Salute mentale, diritto alla cura: in Calabria resta (ancora) una chimera
Personale esiguo e ridotte dotazioni impediscono una corretta gestione dei pazienti. Nonostante l’incremento di casi. Trombetta: «La sfida si vince con risorse adeguate e reale volontà politica»

LAMEZIA TERME Una componente troppo spesso dimenticata della sanità pubblica. Una sorta di cenerentola del sistema di assistenza e cura delle persone. Eppure la salute mentale investe sempre più soggetti soprattutto dopo la raffica di eventi fortemente destabilizzanti avvenuti negli ultimi anni. Dallo scoppio della pandemia, alle lunghe reclusioni forzate imposte dalle misure di contenimento della diffusione del coronavirus, per arrivare poi all’emergenza climatica, alla crisi economica e al drammatico conflitto scatenato dall’invasione russa dell’Ucraina. Quest’ultimo ha poi innescato un vero e proprio terrore di un “Armageddon” nucleare. Tensioni, apprensioni, paure che si riversano nella sfera emotiva delle persone – soprattutto più fragili – incrementando il loro disagio psicologico. Secondo i dati di un’indagine condotta dal Santagostino, circa un quarto delle persone economicamente attive in Italia è affetto da un malessere psicologico significativo. Sempre secondo questo studio, il 23% del campione riferisce difficoltà a controllare i propri impulsi, il 22% segnala problemi di distacco emotivo e in percentuale uguale, di regolazione delle emozioni, mentre il 15% giudica non soddisfacenti le proprie relazioni. Il dato più significativo riguarda però l’autostima, con il 32% del campione che ha affermato di avere una scarsa stima di sé.
Numeri confermati anche da altri studi come la ricerca Bva Doxa che ha dedicato uno studio sul vissuto, sui bisogni e i desiderata dei dipendenti delle aziende italiane. Ebbene, circa 3 lavoratori su 4 under 34 in questo lasso di tempo si è dimesso almeno una volta per preservare la propria salute psicologica. Secondo questo studio il dato sarebbe in crescita dell’11% rispetto allo scorso anno e riguarda soprattutto la generazione Z: sei dipendenti su dieci ha scelto questa strada. Un dipendente su due dichiara di soffrire di ansia ed insonnia legata al lavoro. E valutando il proprio stato ante e post pandemia, emerge che i soggetti che denunciavano prima del Covid stati di ansia o di insonnia con un’intensità pari al 35% sono poi passati a segnarne il 53% per l’ansia e il 50% per l’insonnia.
Ma sono anche i dati raccolti sul bonus psicologico a certificare quanto il disagio psicologico sia diffuso tra i giovani. Alla data del 23 settembre sono pervenute 300mila domande al ministero della Salute per contributo “sessioni di psicoterapia”, tra queste il 43,55% proviene da giovani tra i 18 ed i 35 anni, mentre il 16,62% è a favore di minori di età compresi nella fascia 0-18 anni.
Ma a fronte di questi numeri allarmanti, le risorse stanziate dall’Italia per garantire cure ed assistenze adeguate a quanti soffrono di disturbi mentali restano ridotte. Il Paese infatti resta tra gli ultimi in Europa per risorse dedicate. E non va meglio su quanto destinato dalle Regioni. Nonostante l’ultimo accordo fissato dalla Conferenza Stato-Regioni che aveva fissato al 5% la quota destinata alla salute mentale del Fondo sanitario nazionale, pari a 122 miliardi per il 2022, la media degli stanziamenti effettivi delle Regioni è del 3,3%. E i fondi aggiuntivi previsti per rafforzare i Dipartimenti di salute mentale (Dsm) sono in tutto 60 milioni di cui circa 30 per il bonus psicologico. Briciole, denunciano gli operatori in prima linea, per affrontare terapie e cure idonee a sostenere il numero crescente di pazienti affetti da queste patologie.
Il quadro calabrese
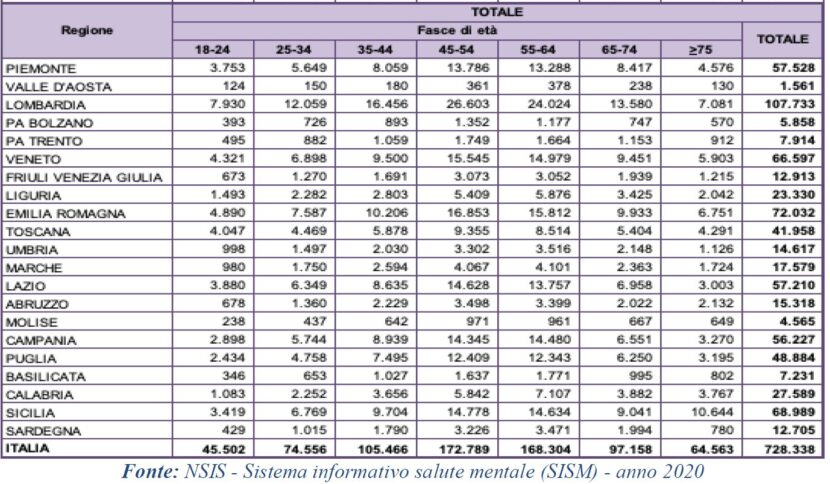
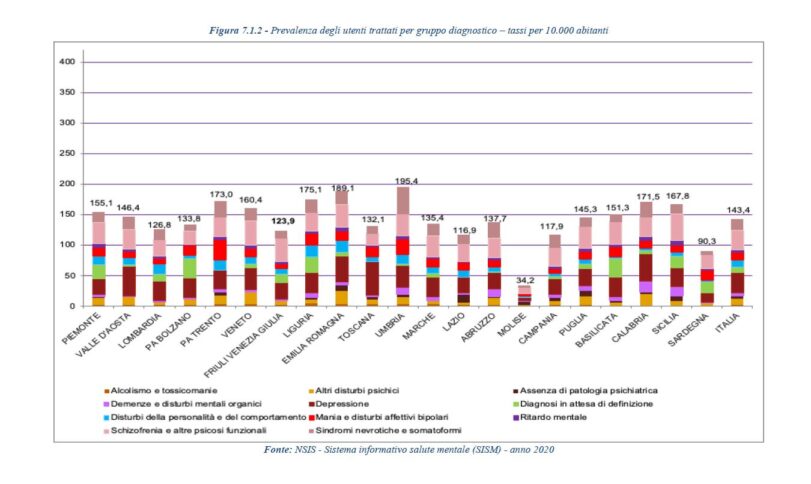
La Calabria è tra le regioni con il tasso più elevato di pazienti trattati in strutture territoriali psichiatriche. Dai dati dell’ultimo “Rapporto salute mentale” del ministero della Salute, la regione è al terzo posto in Italia (dopo la Liguria e la Provincia autonoma di Trento) per prevalenza di utenti trattati, sul tasso standardizzato per diecimila abitanti. Se la media italiana è pari a 143,4, nella regione quel dato sale a 171,5 e prevalgono le donne ad aver usufruito di trattamenti, in linea con il resto del Paese. In numeri assoluti nel 2020 complessivamente sono stati 27.589 pazienti, con patologie che interessano soprattutto la fascia di età dai 65 ai 74 anni. Prestazioni effettuate nella rete dei sevizi costituita dai Centri di salute mentale, centri diurni e strutture residenziali. Una rete che però resta deficitaria. Nonostante l’alto tasso di prestazioni effettuate nei 5 Dipartimenti di salute mentale, in cui è divisa la regione, sussistono 9 strutture residenziali per 159 posti letto pari ad un posto letto per diecimila abitanti (la media italiana è di 5,3), mentre quelli semi residenziali (centri diurni) sono sulla carta 8 con 112 posti letto. Qui la media scende a 0,7 contro i 3 del resto del Paese.
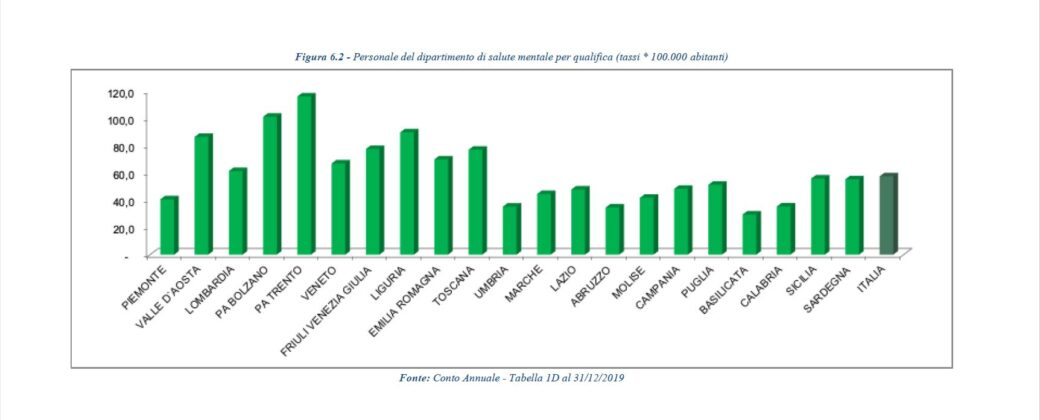
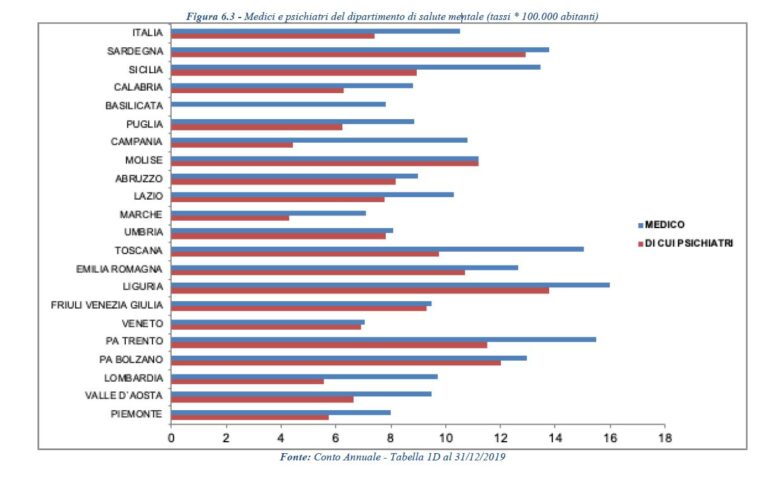
Non va meglio per il personale sanitario e medico in prima linea in Calabria a fronteggiare i pazienti affetti da patologie mentali. Sempre secondo i dati del ministero, il personale che opera nei servizi di salute mentale in Calabria risulta pari a 9 tra medici e psichiatri su 100mila abitanti, in Italia il tasso è di circa 11. Dunque dotazioni di strutture e personale decisamente inferiore alla media nazionale.
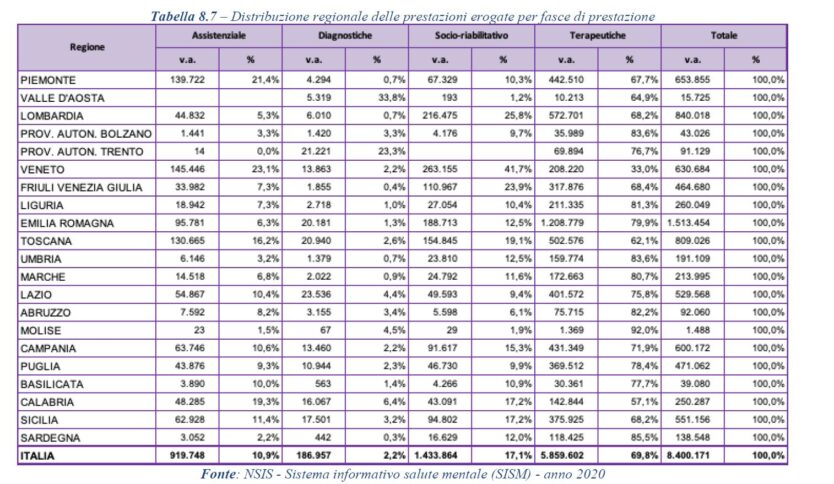
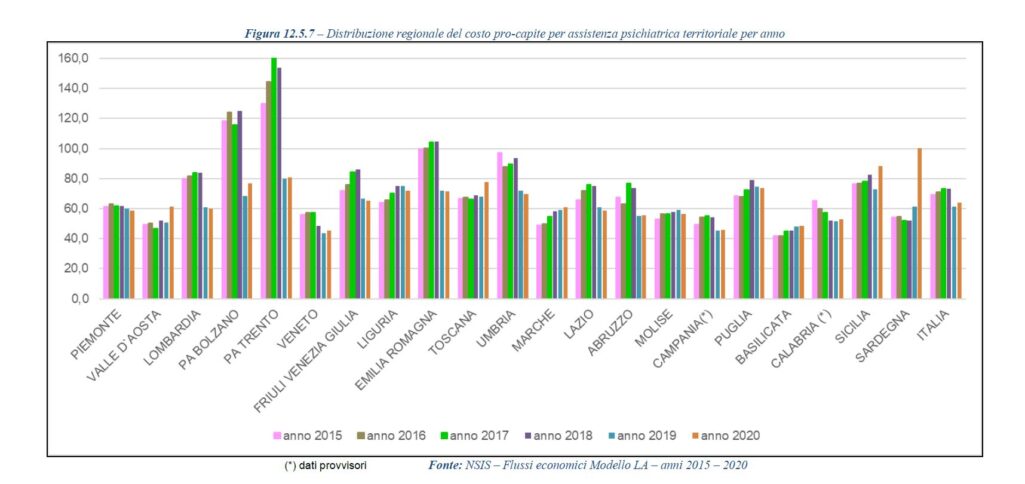
Così come bassi risultano i costi sostenuti per garantire i livelli di assistenza ai pazienti affetti da questo genere di patologie. I dati riportano che in Calabria la spesa pro capite è pari 55 euro contro la media nazionale di 67, 5 euro. In termini assoluti il costo relativo all’assistenza psichiatrica nel 2020 in Calabria è stato pari a 87,490 milioni di euro. Somme destinate in gran parte per fornire assistenza ambulatoriale e domiciliare, circa il 55% del totale.
Dati che indicano quanta strada ancora debba essere compiuta in Calabria per garantire parità di accesso a cure, terapie ed assistenza rispetto al resto del Paese. Restituendo così anche parità di diritto di cittadinanza italiana a chi vive in Calabria.
Trombetta: «La sfida si vince con risorse adeguate e reale volontà politica»
Carenze strutturali, scarsità di investimenti e di risorse umane. Frutto anche del «mancato turn-over del personale sanitario» per via dei «vincoli imposti dal Piano di rientro» che hanno di fatto ridotto l’organico a disposizione della rete di assistenza psichiatrica regionale. Sono questi i principali mali del sistema di assistenza e cura dei pazienti psichiatrici in Calabria individuati da Giuseppe Trombetta, dottore di Ricerca in Neuroscienze nonché psichiatra. Con una robusta esperienza alle spalle nell’affrontare l’area del disagio mentale, Trombetta indica alcune priorità per il futuro: «occorre investire sulle tante competenze e professionalità calabresi» e «ottimizzare le risorse disponibili favorendo quelle reti di intervento territoriale». Due aspetti decisivi per vincere la «sfida della moderna Psichiatria».

Quali sono le maggiori difficoltà che incontra un paziente affetto da patologie psichiatriche in Calabria?
«Le maggiori difficoltà che si riscontrano in Calabria, al pari di altre regioni meridionali, rappresentano principalmente il riflesso della carenza strutturale di investimenti per la Salute Mentale che nel nostro Paese ammonta a circa il 3,5% delle spese sanitarie totali rispetto al 15% degli altri Paesi dell’Unione europea. Nella nostra regione la situazione è stata aggravata nel tempo dai vincoli legati al Piano di Rientro ed alle restrizioni economiche che gravano sulla Sanità calabrese limitando gli investimenti in risorse umane e sulla rete organizzativa territoriale, come evidenziato in un recente rapporto della Società italiana di epidemiologia psichiatrica. Questi elementi ritengo siano centrali per pensare ad interventi strutturali più efficaci, benché negli ultimi tempi si stia osservando una maggiore sensibilità ed attenzione nella governance sanitaria ed economica della Salute Mentale in Calabria. Bisogna anche rilevare che la nostra è tra le regioni con il più elevato tasso di persone assistite territorialmente, condizione che risulta maggiormente complessa per la particolare conformazione antropica ed urbana di alcune aree del territorio. Anche in Calabria tuttavia, grazie al lavoro di psichiatri, psicologi, infermieri ed operatori sociali su cui grava un lavoro forse più oneroso rispetto ad altre realtà italiane, l’assistenza territoriale ed i Dipartimenti di salute mentale rappresentano un essenziale punto di riferimento per chi affronta un disagio psichico».
La rete di assistenza e cura regionale è adeguatamente preparata ad affrontare questo genere di malattie?
«Nelle linee generali, l’organizzazione dei Dipartimenti di salute mentale nelle loro articolazioni territoriali ed ospedaliere costituisce, unitamente alla Medicina di base, il cardine della risposta assistenziale ai pazienti ed ai loro familiari. Tuttavia in Calabria credo che un rilevante elemento di limitazione per i progetti riabilitativi su lungo periodo che favorisce la mobilità sanitaria psichiatrica, sia pure entro i margini dettati dalle normative vigenti, sia rappresentato dalla scarsa presenza di strutture residenziali e semiresidenziali cui consegue un lento turnover di accesso, che grava sui pazienti e sulle famiglie. Inoltre credo che servirebbe un maggiore coinvolgimento della Medicina territoriale e di base, esperienza già ampiamente consolidata in altre Regioni, che rappresenta il primo punto di accesso alla rete dell’assistenza psichiatrica. Infine, bisogna considerare come la pandemia e l’emergenza Covid19 abbia impattato sul sistema».
Rispetto alle normative vigenti la Regione è in linea con le altre aree del Paese?
«Sotto il profilo normativo credo che la Calabria abbia recepito ed applicato negli ultimi anni i diversi interventi legislativi nazionali, come la riorganizzare della rete psichiatrica regionale, l’attuazione delle procedure di superamento degli OPG con il completamento della Rems di Girifalco, l’implementazione del Sistema Informatico per la salute mentale relativo al flusso dai dati clinici».
Il disagio investe anche le famiglie dei pazienti. Questo aspetto è tutelato in Calabria?
«Numerose esperienze hanno dimostrato l’importanza del contesto socio familiare e relazionale nel decorso e nella efficacia degli interventi assistenziali. Spesso, ad esempio, le famiglie si trovano a dover affrontare problematiche organizzative alla difficoltà incontrata a far assumere le terapie prescritte, essenziali per una corretta stabilizzazione sintomatologica, o ad aspetti comportamentali disturbanti che aggravano lo stigma sociale. L’offerta farmacoterapica in Calabria è comunque valida e consente di erogare presso i Servizi territoriali ed ospedalieri i più moderni presidi terapeutici long-acting che consentono certamente una migliore gestione clinica dei pazienti più problematici. Diversamente, lo svolgimento di efficaci interventi sociali e familiari, che potrebbero aiutare ad evitare la istituzionalizzazione dei pazienti cronici problematici favorendo la loro gestione ambulatoriale, credo possa essere migliorata potenziando le specifiche figure socio-assistenziali coinvolte e l’integrazione di questi interventi nella medicina di comunità a supporto delle stesse famiglie».
C’è anche una certa diffidenza nei confronti dei pazienti affetti da patologie psichiatriche. Un atteggiamento che si trasforma a volte in una vera e propria ostilità. Quanto sono diffusi questi aspetti nella società calabrese?
«I progressi della psicofarmacologia degli ultimi decenni hanno consentito una progressiva restituzione dei pazienti, in precedenza spesso ospiti di strutture manicomiali, alla loro dimensione sociale e familiare, favorendo un approccio più evoluto nei confronti della malattia mentale. Tuttavia in diversi contesti ambientali ed in alcune fasce della popolazione permane ancora la tendenza a vedere nel diverso, affetto da patologia psichica, qualcosa di oscuro ed inconoscibile, ponendolo in una condizione di sofferenza ed isolamento ed allontanandolo dai percorsi terapici. Il problema dello “stigma” è stato, peraltro, oggetto di una direttiva dell’Organizzazione mondiale della sanità al fine di promuovere interventi atti a contrastarlo. La Calabria è una regione di antica sensibilità sociale e tradizione culturale, e non credo che in generale vi siano differenze significative rispetto ad altri territori. Anzi, la tradizionale generosità che caratterizza le nostre popolazioni potrebbe rappresentare un elemento di maggiore coesione nel favorire i percorsi cui accennavo. Tuttavia, è innegabile che in alcune realtà più arretrate culturalmente possano persistere aspetti di ordine antropologico in grado di favorire una visione stigmatizzante del disagio psichico. Vorrei, a tal proposito, ribadire l’importanza di una corretta informazione e divulgazione scientifica che possa restituire una corretta connotazione alla sofferenza mentale, al pari di altre condizioni legate alla salute nell’ambito della Comunità medica».
Come affrontare questa diffidenza?
«Favorendo in sempre più larghe fasce della popolazione la reale conoscenza medica di questo disagio e promuovendo una maggiore interazione tra le famiglie e gli attori sociali ed istituzionali coinvolti».
Ritornando sul tema della rete di assistenza e cura, cosa dovrebbe e potrebbe fare la regione per migliorare i servizi?
«Investire sulle tante competenze e professionalità calabresi, che spesso rappresentano vere eccellenze all’estero, ed ottimizzare le risorse disponibili favorendo quelle reti di intervento territoriale che possano realmente supportare i contesti maggiormente disagiati. Credo che gli aspetti legati al potenziamento di risorse umane qualificate sia essenziale in una fase storica della Medicina proiettata verso una sempre maggiore visione tecnologica del suo ruolo, penso ad esempio alla medicina di precisione e sanità digitale di cui esistono anche nella nostra regione interessanti modelli organizzativi.

Da parte di voi operatori, quali le priorità da mettere in campo per aiutarvi ad affrontare al meglio questa delicatissima sfida?
«Per poter aiutare chi soffre di problemi mentali è importante favorire i diversi percorsi terapici previsti dalla attuale organizzazione assistenziale attraverso servizi di salute mentale presenti sul territorio. Questi servizi possono costruire una rete di fiducia e di supporto allontanando i pazienti e le famiglie dal pregiudizio che si accompagna alla malattia, diventando motivo di un grave isolamento sociale. Il crescente impatto delle patologie mentali, prime fra tutte i disturbi depressivi, sulla salute e sui principali indicatori sociali ed economici in tutti i Paesi del mondo, come evidenziato da tutti i rapporti OMS, rappresenta la vera sfida della moderna Psichiatria. La capacità di affrontare tale sfida dipende dalle risorse disponibili e da un reale interesse del mondo medico e dei decisori istituzionali, con la consapevolezza che investire oggi in salute ed innovazione tecnologica avrà domani un sicuro riscontro in termini di economia sanitaria e di garanzie sociali. Spero che la Calabria saprà essere all’altezza di questo compito ed abbia maggiore fiducia, con l’aiuto di tutti, nelle sue capacità». (r.desanto@corrierecal.it)
P.IVA. 03199620794, Via del Mare, 65/3 S.Eufemia, Lamezia Terme (CZ)
Iscrizione tribunale di Lamezia Terme 5/2011 - Direttore responsabile Paola Militano | Privacy